иҚүж №еҪұе“ҚеҠӣж–°и§ҶйҮҺгҖҖжў…йҰҷеӣӣжәў
HPVжҳҜдәәзұ»д№іеӨҙзҳӨз—…жҜ’зҡ„зј©еҶҷпјҢжҳҜдёҖз§Қд№іеӨҡз©әз—…жҜ’科зҡ„д№іеӨҙзҳӨз©әжіЎз—…жҜ’AеұһпјҢжҳҜзҗғеҪўDNAз—…жҜ’ж„ҹжҹ“еј•иө·зҡ„дёҖз§ҚжҖ§дј ж’ӯз–ҫз—…гҖӮHPVж„ҹжҹ“йҖ”еҫ„еҢ…жӢ¬пјҡ
- жҖ§дј ж’ӯйҖ”еҫ„
- еҜҶеҲҮжҺҘи§Ұ
- й—ҙжҺҘжҺҘи§ҰпјҡйҖҡиҝҮжҺҘи§Ұж„ҹжҹ“иҖ…зҡ„иЎЈзү©гҖҒз”ҹжҙ»з”Ёе“ҒгҖҒз”Ёе…·зӯү
- еҢ»жәҗжҖ§ж„ҹжҹ“пјҡеҢ»еҠЎдәәе‘ҳеңЁжІ»з–—жҠӨзҗҶж—¶йҳІжҠӨдёҚеҘҪпјҢйҖ жҲҗиҮӘиә«ж„ҹжҹ“жҲ–йҖҡиҝҮеҢ»еҠЎдәәе‘ҳдј з»ҷжӮЈиҖ…
- жҜҚе©ҙдј ж’ӯпјҡжҳҜз”ұе©ҙе„ҝйҖҡиҝҮеӯ•еҰҮдә§йҒ“зҡ„еҜҶеҲҮжҺҘи§ҰгҖӮ
Cochraneзҡ„дёҖд»Ҫж–°жҠҘе‘ҠиЎЁжҳҺпјҢе№ҙиҪ»еҘіжҖ§е°Өе…¶жҳҜе№ҙйҫ„еңЁ15еІҒеҲ°26еІҒзҡ„еҘіжҖ§дёӯпјҢжҺҘз§ҚHPVз–«иӢ—еҸҜд»Ҙйў„йҳІе®«йўҲзҷҢгҖӮжӯӨеүҚпјҢиҜҘжҠҘе‘Ҡзҡ„дҪңеҜ№7дёҮеӨҡеҗҚжҺҘз§ҚHPVз–«иӢ—зҡ„еҘіжҖ§иҝӣиЎҢдәҶз ”з©¶е№¶еҸ‘иЎЁдәҶ26д»Ҫзӣёе…ізҡ„з ”з©¶жҠҘе‘ҠпјҢз»“жһңеҸ‘зҺ°жҺҘз§ҚHPVз–«иӢ—并дёҚдјҡдә§з”ҹдёҘйҮҚзҡ„еүҜдҪңз”ЁгҖӮ
жңүиҝҮйў‘з№ҒжҖ§жҺҘи§Ұзҡ„дәәжӣҙе®№жҳ“ж„ҹжҹ“HPVз—…жҜ’пјҢдҪҶеҚідҪҝж„ҹжҹ“HPVз—…жҜ’пјҢдәәдҪ“зҡ„е…Қз–«зі»з»ҹд№ҹдјҡе°Ҷе…¶иҮӘиЎҢжё…йҷӨпјҢжҲ‘们еҸҜд»Ҙи®ӨдёәеӨҡж•°HPVж„ҹжҹ“жҳҜеҸҜд»ҘиҮӘж„Ҳзҡ„гҖӮ然иҖҢпјҢжҢҒз»ӯжҖ§зҡ„ж„ҹжҹ“HPVз—…жҜ’еҲҷеҸҜиғҪдјҡеҜјиҮҙе®«йўҲз»ҶиғһејӮеёёпјҢз§°дёәеӯҗе®«йўҲвҖңзҷҢеүҚвҖқпјҢеӣ дёәиҝҷдәӣејӮеёёз»ҶиғһеҰӮжһңдёҚжҺҘеҸ—жІ»з–—пјҢе°ұдјҡж…ўж…ўең°еҸ‘еұ•жҲҗдёәзҷҢз—ҮгҖӮ
вҖңжқҖжӯ»вҖқжҲҗеҚғдёҠдёҮзҡ„еҘіжҖ§
дҪҚдәҺеёғйІҒеЎһе°”зҡ„жҜ”еҲ©ж—¶зҷҢз—ҮдёӯеҝғзҷҢз—ҮжөҒиЎҢз—…еӯҰе°Ҹз»„зҡ„дё»иҰҒиҙҹиҙЈдәә马е…ӢВ·йҳҝе°”е®ҫеҚҡеЈ«иҜҙ:вҖңе®«йўҲзҷҢжҳҜдё–з•ҢдёҠ第еӣӣеӨ§зҷҢз—ҮпјҢжҜҸе№ҙжңүи¶…иҝҮ50дёҮдәәиў«иҜҠж–ӯеҮәжӮЈжңүе®«йўҲзҷҢпјҢе…¶дёӯзәҰжңүдёҖеҚҠзҡ„еҘіжҖ§жӯ»дәЎгҖӮ
HPVз—…жҜ’жңүеӨҡз§Қзұ»еһӢпјҢдё»иҰҒеҢ…жӢ¬HPV1гҖҒ2гҖҒ6гҖҒ11гҖҒ16гҖҒ18гҖҒ31гҖҒ33еҸҠ35еһӢзӯүпјҢдҪҶеҸӘжңүдёҖдәӣHPVиҸҢж ӘдјҡеўһеҠ еҘіжҖ§жӮЈе®«йўҲзҷҢзҡ„йЈҺйҷ©гҖӮз ”з©¶иЎЁжҳҺй•ҝжңҹж„ҹжҹ“HPV16е’ҢHPV18еһӢзҡ„еҘіжҖ§жӮЈе®«йўҲзҷҢзҡ„йЈҺйҷ©жӣҙй«ҳпјҢиҝҷдёӨз§Қзұ»еһӢзҡ„HPVз—…жҜ’еңЁе…Ёдё–з•Ңе®«йўҲзҷҢз—…дҫӢдёӯеҚ еҲ°70%е·ҰеҸігҖӮ
马е…ӢВ·йҳҝе°”е®ҫе’ҢдёҖдёӘз ”з©¶е°Ҹз»„еҜ№еёӮйқўдёҠеҸҜз”Ёзҡ„дёӨз§ҚHPVз–«иӢ—иҝӣиЎҢдәҶиҜ„дј°пјҡCervarixеҸӘй’ҲеҜ№HPV16е’ҢHPV18еһӢпјҢиҖҢGardasilеҲҷй’ҲеҜ№е…¶д»–HPVиҸҢж Әе’ҢдёӨз§ҚеҜјиҮҙз”ҹж®–еҷЁз–Јзҡ„HPVеһӢиҸҢж ӘгҖӮ
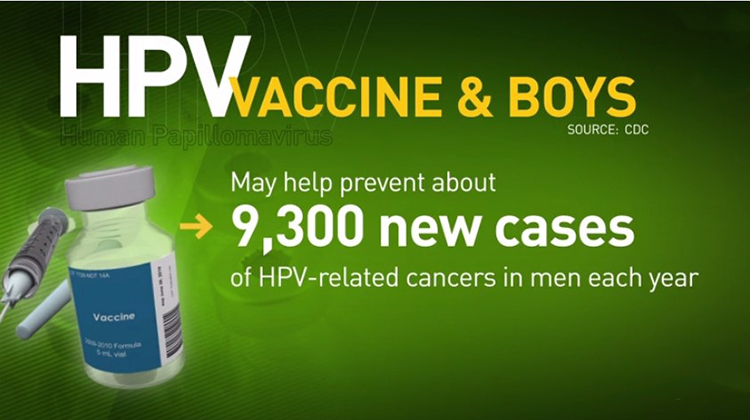
дё–з•ҢеҚ«з”ҹз»„з»Үе»әи®®9иҮі14еІҒзҡ„еҘіеӯ©е’Ңз”·еӯ©йғҪеә”жҺҘз§ҚHPVз–«иӢ—гҖӮзҫҺеӣҪгҖҒиӢұеӣҪгҖҒжҫіеӨ§еҲ©дәҡе’Ң欧зӣҹеӣҪ家йғҪжңүзұ»дјјзҡ„规е®ҡпјҢе°Ҫз®ЎеңЁе…·дҪ“зҡ„еҮҶеҲҷдёҠдјҡжңүдәӣдёҚеҗҢгҖӮз”ұдәҺ并дёҚжҳҜжүҖжңүзҡ„з ”з©¶йғҪеҢ…жӢ¬з”·еӯ©пјҢз ”з©¶дәәе‘ҳ并没жңүжЈҖйӘҢдёҺз”·жҖ§жңүе…ізҡ„HPVз–«иӢ—жҳҜеҗҰжңүж•ҲгҖӮ
马е…ӢВ·йҳҝе°”е®ҫе’Ңд»–зҡ„з ”з©¶еӣўйҳҹеҜ№жӮЈжңүе®«йўҲзҷҢзҡ„еҘіжҖ§иҝӣиЎҢзҡ„з ”з©¶еӨ§еӨҡжІЎжңүи¶…иҝҮ8е№ҙпјҢиҝҷдёҚи¶ід»ҘеҜ№е®«йўҲзҷҢзҡ„еҸ‘еұ•жңүжӣҙж·ұеҲ»зҡ„и®ӨиҜҶгҖӮеӣ жӯӨпјҢдёәдәҶиЎЎйҮҸжҜҸдёҖз§Қз–«иӢ—зҡ„жңүж•ҲжҖ§пјҢз ”з©¶иҖ…еҜ№е®«йўҲзҷҢзҷҢеүҚзҡ„еҸ‘з—…зҺҮиҝӣиЎҢдәҶз ”з©¶гҖӮ
е№ҙйҫ„еңЁ15еІҒиҮі25еІҒд№Ӣй—ҙзҡ„зҡ„еҘіжҖ§пјҢеңЁжҺҘз§ҚHPVз–«иӢ—д№ӢеүҚпјҢеҘ№д»¬зҡ„HPVжЈҖжөӢе‘ҲйҳҙжҖ§пјҢжҜҸ1дёҮеҗҚжңӘжҺҘз§ҚHPVз–«иӢ—зҡ„еҘіжҖ§дёӯжңү164дҫӢиў«жҹҘеҮәе…·жңүдёҺHPV16жҲ–HPV18зӣёе…ізҡ„зҷҢеүҚйЈҺйҷ©пјӣиҖҢжҜҸ1дёҮеҗҚжҺҘз§ҚиҝҮHPVз–«иӢ—зҡ„еҘіжҖ§дёӯпјҢеҲҷд»…жңү2дҫӢгҖӮжӯӨеӨ–пјҢжҺҘз§ҚHPVз–«иӢ—д№ҹйҷҚдҪҺдәҶжҜҸ1дёҮеҗҚеҰҮеҘідёӯжӮЈеӯҗе®«зҷҢзҡ„йЈҺйҷ©(ж— и®әжҳҜеҗҰз”ұHPV16жҲ–HPV18еј•иө·)пјҢд»Һ287дҫӢйҷҚеҲ°106дҫӢгҖӮ
жңҖж–°зҡ„з ”з©¶жҠҘе‘ҠиЎЁжҳҺпјҢеңЁеҗҢйҫ„еҘіжҖ§дёӯпјҢж— и®әе…¶HPVеҖје‘ҲйҳіжҖ§жҲ–йҳҙжҖ§пјҢиҜҘз–«иӢ—йғҪиғҪеӨҹжңүж•Ҳең°йҷҚдҪҺдёҺHPV16жҲ–HPV 18зӣёе…ізҡ„е®«йўҲзҷҢзҡ„йЈҺйҷ©пјҢжҜҸдёҮдәәжЈҖжөӢз—…дҫӢд»Һ341дәәйҷҚеҲ°157дәәгҖӮжҺҘз§ҚHPVз–«иӢ—д№ҹиғҪе°ҶиҝҷдёҖзҫӨдҪ“дёӯжҜҸдёҮдәәжӮЈзҷҢзҡ„йЈҺйҷ©д»Һ559дҫӢйҷҚеҲ°391дҫӢгҖӮ
зӣёе…із ”究表жҳҺпјҢе№ҙйҫ„еңЁ25еІҒиҮі45еІҒд№Ӣй—ҙзҡ„дёӯе№ҙеҰҮеҘіпјҢжҺҘз§ҚHPVз–«иӢ—еҗҺжүҖиө·еҲ°зҡ„ж•Ҳжһң并дёҚжҳҜеҫҲжҳҫи‘—гҖӮжҜҸ1дёҮеҗҚжңӘжҺҘз§Қз–«иӢ—е’ҢжҜҸ1дёҮеҗҚжҺҘз§Қз–«иӢ—зҡ„дёӯе№ҙеҘіжҖ§зҫӨдҪ“дёӯпјҢдёҺHPV16е’ҢHPV18зӣёе…ізҡ„зҷҢеүҚйЈҺйҷ©д»Һ145дҫӢйҷҚеҲ°107дҫӢгҖӮеӣ жӯӨпјҢжңүдәӣеӯҰиҖ…и®ӨдёәHPVз–«иӢ—并дёҚиғҪжңүж•Ҳең°йў„йҳІе®«йўҲзҷҢгҖӮ
еҸҜйқ зҡ„иҜҒжҚ®
е°Ҫз®ЎжңүжҠҘеҜјз§°жҺҘз§ҚHPVз–«иӢ—дјҡеҜјиҮҙзҘһз»Ҹзі»з»ҹз–ҫз—…пјҢеҰӮзҷ«з—«пјҢдҪҶ马е…ӢВ·йҳҝе°”е®ҫе’Ңд»–зҡ„еӣўйҳҹеңЁз ”究иҝҮзЁӢдёӯеҸ‘зҺ°пјҢжҺҘз§Қд»»дҪ•дёҖз§ҚHPVз–«иӢ—пјҢеҸӘдјҡдә§з”ҹеұҖйғЁеҸҚеә”пјҢеҰӮжүӢиҮӮиӮҝиғҖзӯүпјҢдҪҶ并没жңүеҸ‘зҺ°е…¶д»–дёҘйҮҚзҡ„еүҜдҪңз”ЁгҖӮ然иҖҢпјҢжңүз ”з©¶иҖ…дҫқ然и®ӨдёәпјҡвҖңеңЁз ”究зҡ„иҝҮзЁӢдёӯпјҢжңүж—¶еҖҷеҫҲйҡҫжҚ•жҚүеҲ°жҪңеңЁеҚұе®ізҡ„иҜҒжҚ®вҖҰвҖҰвҖқгҖӮ
иӢұеӣҪиҗЁй»ҳеЎһзү№йғЎMusgrove ParkеҢ»йҷўеҰҮ科иӮҝзҳӨеӯҰйЎҫй—®д№”В·иҺ«йҮҢжЈ®еҚҡеЈ«иҜҙпјҡвҖңжҺҘз§ҚHPVз–«иӢ—дјҡеҜ№еҘіжҖ§йҖ жҲҗдјӨе®іпјҢиҝҷз§ҚиҜҙжі•зјәд№Ҹи¶іеӨҹзҡ„иҜҒжҚ®гҖӮдҪҶеҸҜд»ҘиӮҜе®ҡзҡ„жҳҜжӯӨз§ҚиҜҙжі•еҸҜиғҪдјҡйҷҚдҪҺHPVз–«иӢ—зҡ„жҺҘз§ҚзҺҮпјҢд»ҺиҖҢйҖ жҲҗжӣҙдёҘйҮҚзҡ„еҚұе®івҖқгҖӮ
жҖ»зҡ„жқҘиҜҙпјҢд№”В·иҺ«йҮҢжЈ®и®ӨдёәпјҢвҖңе…ЁзҗғжҖ§зҡ„и°ғжҹҘз ”з©¶дҪҝдәә们зӣёдҝЎжҺҘз§ҚHPVз–«иӢ—жҳҜжңүж•Ҳзҡ„пјҢеә”иҜҘйј“еҠұзҲ¶жҜҚжҢүз…§ж”ҝеәңзҡ„е»әи®®з»ҷеҘіеӯ©жҺҘз§ҚHPVз–«иӢ—гҖӮ
дјҰж•ҰеӨ§еӯҰе„ҝз«ҘеҒҘеә·з ”究жүҖж•ҷжҺҲжө·дјҰВ·иҙқеҫ·зҰҸеҫ·иЎЁзӨәпјҢвҖң10е№ҙеүҚпјҢдёәдәҶйҳІжӯўж„ҹжҹ“HPVз—…жҜ’иҖҢеј•еҸ‘е®«йўҲзҷҢ, е»әи®®13еҲ°14еІҒзҡ„еҘіеӯ©жҺҘз§ҚдәҶHPVз–«иӢ—вҖқгҖӮиҝҷдёҺж—©жңҹеңЁиҠ¬е…°йў„йҳІе®«йўҲзҷҢйҮҮеҸ–зҡ„жҺӘж–ҪдёҖиҮҙпјҢиҜҒе®һдәҶиҝҷз§Қйў„йҳІзҷҢз—Үз–«иӢ—е…·жңүејҖеҲӣжҖ§д»·еҖјпјҢиҝҷд№ҹдёәHPVз–«иӢ—зҡ„е®үе…ЁжҖ§жҸҗдҫӣдәҶеҸҜйқ иҜҒжҚ®гҖӮ
Reference:
HPV vaccines prevent cervical cancer, global review confirms







